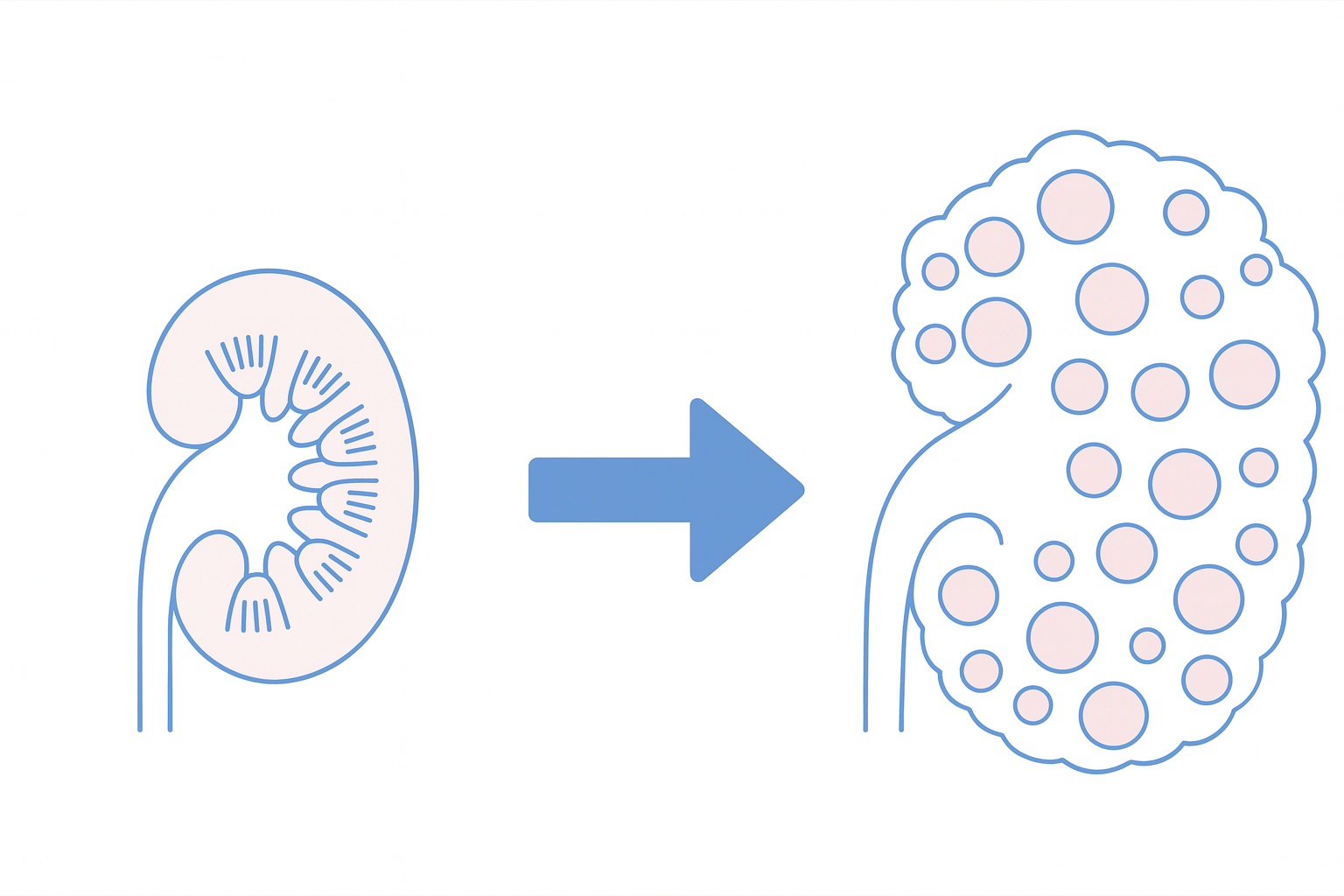
多発性嚢胞腎(ADPKD)とは
まずは多発性嚢胞腎(ADPKD: Autosomal Dominant Polycystic Kidney Disease、常染色体優性多発性嚢胞腎)という病気について、基本を簡潔に確認しておきましょう。
遺伝により腎臓に多数の「嚢胞」ができる病気
多発性嚢胞腎は、遺伝子の変異が原因で、両方の腎臓に「嚢胞(のうほう)」と呼ばれる液体のたまった袋が多数でき、それらが徐々に大きく、そして数も増えていく病気です。
難病情報センターの報告によると、この嚢胞の増大が腎機能低下の直接的な原因となります。(出典:難病情報センター)
進行性
嚢胞が大きくなるにつれて正常な腎臓の組織が圧迫され、腎臓全体の働きが少しずつ低下していきます。
遺伝性疾患プラスでは、この過程が不可逆的であることが説明されています。
遺伝性
常染色体優性遺伝という形式をとり、親がこの病気の場合、子どもに50%の確率で遺伝します。
ただし、症状の現れ方や進行速度には個人差が大きく、多発性嚢胞腎財団日本支部によると、同じ家族内でも経過は様々です。
全身性
腎臓だけでなく、肝臓に嚢胞ができたり、高血圧や脳動脈瘤などの合併症を引き起こしたりすることもあります。
GRJ(遺伝性疾患情報)では、これらの腎外合併症のリスクについても詳述されています。
なぜ進行すると「人工透析」が必要になるのか
腎臓は、血液をろ過して老廃物や余分な水分を尿として排泄する重要な臓器です。
多発性嚢胞腎が進行し、腎機能が著しく低下すると、体内に老廃物や毒素が溜まり、生命を維持できなくなります。
この状態が「末期腎不全」です。
末期腎不全に至った場合、失われた腎臓の機能を代替する治療(腎代替療法)が必要となり、その代表的な方法が人工透析や腎移植です。
日本腎臓学会の診療ガイドラインによると、多発性嚢胞腎の患者さんの約半数が、70歳までに末期腎不全に至ると報告されています。
このため、透析導入をいかに遅らせるかが治療の大きな目標となります。(出典:日本腎臓学会「診療ガイドライン(2017)」)
これまで治療の主体は、血圧管理や食事療法といった合併症対策や進行を緩やかにするための対症療法でしたが、トルバプタンは病気の進行メカニズムに直接働きかける点で画期的な治療薬とされています。
トルバプタン(サムスカ)は多発性嚢胞腎にどう効くのか?
トルバプタン(サムスカ)がどのようにして多発性嚢胞腎の進行を抑制し、透析回避の可能性を高めるのか、そのメカニズムと科学的根拠(エビデンス)を詳しく見ていきましょう。
作用の仕組み:「嚢胞を大きくする指令」をブロックする
トルバプタンの作用を理解する鍵は、「バソプレシン」というホルモンにあります。
バソプレシンの働き
バソプレシンは、体内の水分量を調節するホルモンで、腎臓に作用して尿を濃くし、水分の排出を抑える働きがあります(抗利尿ホルモンとも呼ばれます)。
ADPKD患者における問題
多発性嚢胞腎の患者さんでは、このバソプレシンが腎臓の嚢胞の細胞にある「V2受容体」に結合すると、cAMPという物質が過剰に作られます。
このcAMPが「嚢胞を成長させ、内部に液体を分泌せよ」という指令を出し、嚢胞の増大と腎機能の悪化を促進してしまうのです。(出典:日本腎臓学会「診療ガイドライン(2020)」)
トルバプタンの役割
トルバプタンは、このバソプレシンがV2受容体に結合するのをブロックします。
専門的には「バソプレシンV2受容体拮抗薬」と呼ばれます。
この作用によりcAMPの過剰な産生が抑えられ、嚢胞の成長や液体分泌の指令が止まります。
結果として、嚢胞が大きくなるスピードが緩やかになり、腎機能の低下を抑制する効果が期待できます。
この作用機序を以下の表にまとめます。
| 登場人物 | 役割 | トルバプタンの作用 |
|---|
| バソプレシン | 水分調節ホルモン。ADPKDでは嚢胞増大の引き金に。 | - |
| V2受容体 | 腎臓の細胞にある、バソプレシンの受け皿。 | ここに結合してバソプレシンをブロックする |
| cAMP | 嚢胞を増大させる指令を出す物質。 | 産生を抑制し、嚢胞の増大を抑える |
期待される効果:科学的データが示す「透析回避」の可能性
トルバプタンの効果は、世界中で行われた複数の臨床試験や、実際の臨床現場でのデータ(リアルワールドデータ)によって科学的に証明されています。
特に注目すべき3つの効果を見ていきましょう。
効果1:腎容積の増大を約50%抑制
腎臓の大きさ(腎容積)は、多発性嚢胞腎の進行度を示す重要な指標です。
大規模な国際共同臨床試験であるTEMPO 3:4試験では、トルバプタンを3年間服用した患者さんは、プラセボ(偽薬)を服用した患者さんと比較して、腎容積の年間増加率が約半分(49%)に抑制されたことが報告されています。
効果2:腎機能の低下速度を年間約1mL/min遅らせる
腎機能の指標であるeGFR(推算糸球体濾過量)の低下速度を緩やかにすることも証明されています。
TEMPO 3:4試験とREPRISE試験という2つの主要な臨床試験のデータを統合解析した結果、トルバプタンの服用により、eGFRの低下速度が年間平均0.92 mL/min/1.73 m²抑制されることが示されています。(出典:日本腎臓学会「診療ガイドライン(2020)」)
これは、病気の進行を遅らせ、末期腎不全に至るまでの時間を引き延ばすことに直結する重要な効果です。
効果3:【最重要】血液透析を開始するリスクを60%以上低減
患者さんやご家族が最も知りたい「透析を回避できるのか?」という問いに対して、非常に希望の持てるデータが報告されています。
2024年に学術誌『Renal Failure』で発表された、米国の電子カルテデータベース(TriNetX)を用いた大規模なリアルワールド研究では、トルバプタンを服用している患者さん(673名)と服用していない患者さん(673名)を約5年間追跡比較しました。
その結果、トルバプタンを服用している患者さんは、服用していない患者さんに比べて、血液透析を開始するリスクが64%も低い(ハザード比0.362)ことが明らかになりました。
これは、厳密に管理された臨床試験だけでなく、多様な背景を持つ患者さんが存在する実際の医療現場においても、トルバプタンが透析導入を遅らせる、あるいは回避する上で極めて有効である可能性を強く示唆するものです。
これらの科学的根拠をまとめた表が以下になります。
| 期待される効果 | 科学的根拠(主なエビデンス) | 具体的な数値 |
|---|
| 腎容積の増大抑制 | TEMPO 3:4試験 | 年間増加率を約50%抑制 |
| 腎機能低下の抑制 | TEMPO 3:4試験、REPRISE試験の統合解析 | eGFR低下速度を年間0.92 mL/min/1.73 m²抑制 |
| 透析導入リスクの低減 | TriNetXリアルワールドデータ研究 (2024) | 血液透析開始リスクを64%低減 |
トルバプタン治療の対象者と治療開始までの流れ
これほど期待できる治療法ですが、誰でもすぐに始められるわけではありません。
治療の対象となるための条件や、開始までの具体的なステップを理解しておくことが重要です。
治療の対象となるのはどんな人?(適応基準)
トルバプタンによる治療は、特に「病気の進行が速い」と予測される患者さんに推奨されています。
診療ガイドラインでは、主に以下の条件が示されています。
- 診断: 常染色体優性多発性嚢胞腎(ADPKD)と診断されている。
- 腎臓の大きさ: 両方の腎臓を合わせた容積(総腎容積)が750mL以上であること。
- 進行速度: 腎容積の増大速度が年間5%以上であること。
- 腎機能: 治療開始時の腎機能がある程度保たれていること(目安として、クレアチニンクリアランスが60mL/min以上)。
これらの基準は、「嚢胞がまだ大きくなりきる前、かつ腎機能が比較的保たれている早期の段階から治療を始めることで、より大きな効果が期待できる」という考えに基づいています。
最終的な適応判断は、画像検査や血液検査の結果を総合的に評価し、専門医が行います。
治療開始までの4つのステップ
トルバプタン治療を始めるには、一般的に以下のステップを踏みます。
ステップ1:専門医への相談
まずは多発性嚢胞腎の専門医(腎臓内科医など)に相談し、トルバプタン治療に関心があることを伝えます。
これまでの病状や検査データをもとに、治療の候補となりうるか話し合います。
ステップ2:適応判断のための精密検査
治療の適応を正確に判断するため、CTやMRIによる腎容積の測定、血液検査による腎機能(eGFR)や肝機能の評価など、必要な検査が行われます。
ステップ3:導入入院
トルバプタンは、治療開始時に入院が必要です。
これは、安全に治療を始めるための非常に重要なステップです。
- 入院の目的:
- 適切な投与量の決定: 水利尿作用(尿がたくさん出る作用)の程度を見ながら、患者さん一人ひとりに合った薬の量を調整します。
- 副作用のモニタリング: 特に治療初期に起こりうる副作用(脱水や電解質異常など)がないか、厳重に管理します。
- 自己管理の習得: 大量の水分補給など、退院後の生活で必要になる自己管理の方法を学びます。
ステップ4:退院後の通院と自己管理
退院後は、定期的に通院して診察と血液検査(特に肝機能)を受けます。日常生活では、医師の指示に従った計画的な水分補給が不可欠です。
知っておくべき副作用と日常生活での注意点
トルバプタンは高い効果が期待できる一方、特有の副作用があり、その対策を理解しておくことが治療を安全に続ける上で極めて重要です。
最も多い副作用:水分補給が鍵となる「水利尿作用」
トルバプタンは、その作用機序から尿の量を増やし、体内の水分を排出する「水利尿作用」があります。
これにより、以下のような副作用が起こりやすくなります。(出典:くすりのしおり)
- 口の渇き(口渇)
- 尿の回数が増える(頻尿)
- 尿の量が増える(多尿)
- 夜間にトイレに起きる(夜間頻尿)
これらは薬が効いている証拠でもありますが、脱水症状につながるリスクもあるため、意識的かつ計画的な水分補給が必須です。
特に注意すべき副作用:定期検査が必須の「肝機能障害」
頻度は高くありませんが、トルバプタンの重大な副作用として肝機能障害が報告されています。
重篤なケースを防ぐため、国は厳格な安全対策を定めています。
- 定期的な血液検査が義務付けられています。
- 治療開始後18ヶ月間は毎月1回の血液検査が必要です。
- それ以降は3ヶ月に1回の検査となります。
この定期検査を欠かさず受けることで、万が一肝機能に異常が見られても早期に発見し、休薬などの適切な対応をとることができます。自己判断で検査を中断することは絶対に避けてください。
| 副作用の分類 | 具体的な症状 | 主な対策 |
|---|
| 水利尿作用に伴うもの | 口渇、頻尿、多尿、夜間頻尿 | 計画的な水分補給(1日の目標量を設定し、こまめに飲む) |
| 重大な副作用 | 肝機能障害(自覚症状は出にくい) | 定期的な血液検査(治療開始後18ヶ月は毎月、以降3ヶ月毎) |
治療にかかる費用と利用できる公的支援
トルバプタンは高価な薬剤ですが、患者さんの経済的負担を軽減するための公的な支援制度があります。
難病医療費助成制度
多発性嚢胞腎は、国の指定難病(指定難病67)です。
難病情報センターによると、そのため、重症度などの条件を満たせば「難病医療費助成制度」を利用できます。
この制度が適用されると、医療費の自己負担額に上限が設けられ、負担が大幅に軽減されます。
- 対象: 診断基準と重症度分類を満たす患者さん
- 内容: 所得に応じて自己負担上限月額(例:2,500円〜30,000円)が設定される。
- 申請: お住まいの市区町村の担当窓口や保健所への申請が必要です。
高額療養費制度
難病医療費助成制度の対象とならない場合でも、1ヶ月の医療費の自己負担額が高額になった場合に、上限額を超えた分が払い戻される「高額療養費制度」が利用できます。この制度は、障害年金に関する情報サイトでも触れられているように、経済的負担を軽減する重要な手段です。
これらの制度をうまく活用することで、経済的な心配を減らしながら治療に専念することが可能です。詳しくは、病院のソーシャルワーカーや、市区町村の担当窓口にご相談ください。
おわりに
この記事では、多発性嚢胞腎の新たな治療薬であるトルバプタン(サムスカ)が、病気の進行抑制と透析回避の可能性をもたらす「新たな希望」であることを詳細に解説しました。
本記事を通じて、患者様とそのご家族がトルバプタン治療に関する正確な知識を習得し、漠然とした不安を具体的な希望へと変えるための一歩を踏み出せるよう支援することを目指しています。
これにより、主治医とご自身の状況に応じた相談ができる準備が整い、未来へ前向きに進む力が得られるでしょう。