なぜ腎臓病に食事療法が重要なのか?基本を理解しよう
食事療法の具体的な話に入る前に、なぜそれが腎臓病治療においてこれほどまでに重要視されるのか、その根本的な理由を理解しておくことが大切です。専門的な言葉をできるだけ避け、そのメカニズムを解説します。
腎臓の役割:体の高性能フィルター
腎臓は、私たちの体内で休むことなく働く、非常に高性能な「フィルター」のような臓器です。主な役割は、血液をろ過して、食事から得た栄養素の代謝によって生じる老廃物(尿素窒素など)や、体にとって余分な塩分・水分を尿として体外に排出することです。同時に、体に必要なミネラルや水分は再吸収し、体内のバランスを常に一定に保っています。
機能が低下すると、体に何が起こるのか?
このフィルター機能が、糖尿病や高血圧、加齢など様々な原因で徐々に低下していく状態が「慢性腎臓病(CKD)」です。フィルターの目が詰まったり、壊れたりするイメージを持つと分かりやすいかもしれません。すると、以下のような問題が生じます。
- 老廃物の蓄積:体内に毒素が溜まり、だるさや吐き気、食欲不振などの「尿毒症」症状を引き起こします。
- 水分・塩分の過剰:余分な水分や塩分を排出できなくなり、むくみ(浮腫)や高血圧の原因となります。高血圧はさらに腎臓にダメージを与えるという悪循環に陥ります。
- ミネラルバランスの乱れ:カリウムやリンといったミネラルの調整がうまくいかず、不整脈や骨のもろさにつながります。
そして、最も重要な点は、一度失われてしまった腎臓の機能は、現在の医療では基本的に回復させることが難しいということです。だからこそ、残された腎機能をいかに守り、長持ちさせるかが治療の鍵となります。
食事療法の3つの大きな目的
ここで食事療法の出番です。薬物療法と並行して行われる食事療法には、主に3つの目的があります。
- 腎臓の負担を軽減し、病気の進行を遅らせる:食事内容を調整することで、腎臓が処理しなければならない老廃物の量を減らし、フィルターへの負担を軽くします。これにより、腎機能の低下速度を緩やかにすることが期待できます。
- 合併症を予防・改善する:塩分制限による血圧管理や、カリウム・リンの調整により、高血圧、心不全、不整脈、骨の病気といった命に関わる合併症のリスクを低減します。
- 良好な体調を維持し、生活の質(QOL)を守る:適切な栄養管理は、尿毒症症状を緩和し、体力を維持することにつながります。最終的に、腎臓の機能が著しく低下した場合に必要となる透析治療の開始を遅らせる、あるいは回避することを目指します。
【重要】食事療法は自己判断で行わないでください
食事療法の内容は、腎機能の低下度(CKDステージ)、年齢、性別、合併している病気(糖尿病など)によって大きく異なります。誤った食事制限は、かえって栄養不足を招き、体調を悪化させる危険性があります。必ず主治医や管理栄養士に相談し、ご自身の状態に合った、個別化された指導を受けるようにしてください。
食事悩み相談コーナー
腹膜透析(PD)を良好な状態で続けるために食事の管理は欠かせませんが、食事は日々の生活に大きく関わるため、悩みを抱える方も多いようです。今回は本誌2016年春号の読者アンケートに寄せられたご意見を元に、PD患者さんの食事についてアドバイスいただきました。
秋のお楽しみといえばハロウィン!「おうちで手軽に外食気分を楽しもう」をテーマにパーティ仕様のメニューを考えました。外食を楽しむ機会は減りましたが、盛り付けや食器を工夫して、家族でおうち時間を楽しみましょう。
【最重要】腎臓病の食事療法「4つの基本原則」
腎臓病の食事療法は複雑に思えるかもしれませんが、基本となるのは「タンパク質」「塩分」「カリウム」「リン」という4つの栄養素の管理です。ここでは、それぞれの栄養素について「なぜ管理が必要なのか」「具体的な目安はどのくらいか」を詳しく解説します。このセクションが、食事療法を理解する上での核となります。
原則1:タンパク質の摂取量を調整する
なぜ調整が必要か?
タンパク質は筋肉や臓器を作る上で不可欠な栄養素ですが、腎機能が低下した状態では、その摂取量を慎重に調整する必要があります。その理由は、タンパク質が体内で利用された後に残る「燃えカス」にあります。
タンパク質が分解されると、「尿素窒素」などの窒素化合物が老廃物として生じます。これらは腎臓からしか排出できないため、タンパク質を摂りすぎると、腎臓が処理すべき老廃物の量が増え、大きな負担がかかります。これは、健康な腎臓の働きを補うために、残された数少ないフィルター(糸球体)がフル稼働している状態(糸球体過剰濾過)をさらに悪化させ、結果的に腎機能の低下を早めてしまう可能性があるためです。この過剰濾過の負担を軽減するためにタンパク質制限が行われると説明されています。
ステージ別の摂取目安量
タンパク質の制限量は、慢性腎臓病(CKD)の進行度(ステージ)によって異なります。日本腎臓学会の「CKD診療ガイドライン2023」では、以下のような目安が示されています。
| CKDステージ | GFR (ml/分/1.73㎡) | 1日のタンパク質摂取目安(標準体重1kgあたり) |
|---|
| G1~G2 | 60以上 | 過剰摂取を避ける(例:1.0g/kg/日 以下) |
| G3a | 45~59 | 0.8~1.0 g/kg/日 |
| G3b | 30~44 | 0.6~0.8 g/kg/日 |
| G4~G5 | 30未満 | 0.6~0.8 g/kg/日(医師・管理栄養士の厳格な指導のもと) |
標準体重の計算方法: 身長(m) × 身長(m) × 22
例えば、身長165cmの方の場合、標準体重は 1.65 × 1.65 × 22 ≒ 60kg となります。この方がステージG3bと診断された場合、1日のタンパク質摂取目標は 60kg × (0.6~0.8g) = 36~48g となります。
注意点:高齢者とタンパク質制限
高齢者の場合、過度なタンパク質制限は筋肉量が減少し、身体機能が低下する「サルコペニア」や「フレイル」のリスクを高める可能性があります。そのため、自己判断での厳しい制限は非常に危険です。タンパク質を制限する場合でも、後述する油や炭水化物で十分なエネルギーを確保し、アミノ酸バランスの良い良質なタンパク質(肉、魚、卵、大豆製品)を必要量しっかり摂ることが極めて重要です。必ず専門家の指導に従ってください。
原則2:塩分(ナトリウム)を厳格に制限する
なぜ制限が必要か?
塩分(ナトリウム)の制限は、すべてのCKDステージにおいて最も重要と言っても過言ではない基本中の基本です。腎機能が低下すると、体内の余分な塩分を尿として十分に排出できなくなります。すると、体は塩分濃度を薄めようとして水分を溜め込みます。これが高血圧やむくみの直接的な原因です。
高血圧は、それ自体が腎臓の血管にダメージを与え、腎機能をさらに悪化させる最大の危険因子です。つまり、「塩分過剰 → 体液量増加 → 高血圧 → 腎機能悪化」という負のスパイラルに陥ってしまうのです。この悪循環を断ち切るために、厳格な塩分制限が不可欠となります。
具体的な目標値と実践のコツ
日本腎臓学会のガイドラインでは、CKD患者の食塩摂取量を1日6g未満にすることを強く推奨しています。厚生労働省によると、2019年の日本人の食塩摂取量の平均は1日10.1g(男性10.9g、女性9.3g)であり、目標達成にはこれまでの食生活を大きく見直す必要があります。
- 調味料の工夫:醤油や味噌は減塩タイプを選び、計量スプーンで正確に測る習慣をつけましょう。だし(昆布、しいたけ、かつお節)の旨味をしっかり効かせることで、薄味でも満足感を得られます。
- 風味の活用:香辛料(こしょう、唐辛子、カレー粉)、香味野菜(生姜、にんにく、しそ、みょうが)、酸味(酢、レモンやかぼすなどの柑橘類)を上手に使うと、味にアクセントがつき、塩分が少なくても美味しく感じられます。
- 汁物は飲まない:ラーメンやうどん、そばの汁には大量の塩分が含まれています。具だけを食べ、汁は必ず残すことを徹底しましょう。味噌汁も具沢山にし、飲む量は半分以下に。
- 高塩分食品を避ける:漬物、梅干し、佃煮、塩辛、干物、練り物(ちくわ、かまぼこ)、加工肉(ハム、ソーセージ)は塩分が非常に多い食品です。これらを避けるだけでも、大幅な減塩につながります。
原則3:カリウムの摂取量をモニタリングする
なぜ管理が必要か?
カリウムは、心臓や筋肉の機能を正常に保つために必要なミネラルですが、腎機能が低下すると、このカリウムを尿中に排出する能力が落ちてきます。その結果、血液中のカリウム濃度が異常に高くなる「高カリウム血症」を引き起こすことがあります。
高カリウム血症は、手足のしびれや脱力感といった症状だけでなく、致死的な不整脈や心停止を引き起こす可能性のある、非常に危険な状態です。このリスクを避けるために、カリウムの摂取管理が必要になる場合があります。
制限の考え方と目標値
重要なのは、カリウム制限はすべての腎臓病患者に一律で必要ではないという点です。初期のCKD(ステージG1〜G3a)では、むしろ野菜や果物の摂取が推奨されることもあります。カリウム制限が検討されるのは、主に腎機能がかなり低下したCKDステージG3b以降や、血液検査で実際に血清カリウム値が高いと指摘された場合です。
日本腎臓学会の食事療法基準では、目安として以下の量が示されていますが、これも個別性が高いため、必ず医師の指示に従う必要があります。
- CKDステージG3b:1日2000mg以下
- CKDステージG4〜G5:1日1500mg以下
カリウムは、生の野菜(特にほうれん草などの葉物)、いも類、果物(特にバナナ、メロン、キウイ)、豆類、海藻類に多く含まれています。具体的な調理法については後述します。
原則4:リンの摂取量に注意する
なぜ管理が必要か?
リンもカリウムと同様に、腎機能が低下すると体内に蓄積しやすくなるミネラルです。血液中のリン濃度が高くなる「高リン血症」は、すぐには自覚症状が出ませんが、長期間続くと体に深刻な影響を及ぼします。
過剰なリンは、骨のカルシウムを血液中に溶かし出して骨を脆くする(腎性骨症)だけでなく、溶け出したカルシウムと結合して血管の壁に沈着し、血管を硬く、もろくしてしまいます(血管石灰化)。これにより動脈硬化が進行し、心筋梗塞や脳卒中といった心血管疾患のリスクを著しく高めることがわかっています。
最も注意すべきは「無機リン」
リンを管理する上で非常に重要なのが、「有機リン」と「無機リン」の違いを理解することです。この違いを知ることが、効果的なリン管理の鍵となります。
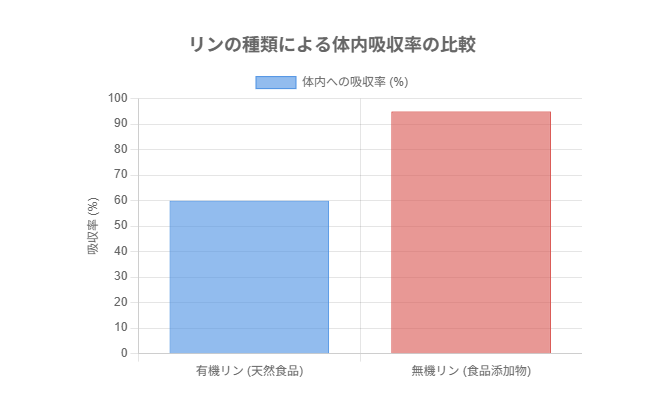
- 有機リン:肉、魚、卵、豆類、乳製品といったタンパク質が豊富な食品に自然に含まれるリン。体への吸収率は食品によりますが、約20~60%と比較的低めです。
- 無機リン:食品の保存性や食感を良くするための食品添加物(リン酸塩)として、加工食品やインスタント食品、清涼飲料水などに広く使われています。この無機リンは、体への吸収率が90%以上と非常に高いのが特徴です。
つまり、同じ量のリンを摂取しても、加工食品に含まれる無機リンは、天然の食品に含まれる有機リンよりもはるかに多く体内に取り込まれてしまうのです。このため、リンの管理では、タンパク質食品を適量にすることに加え、食品添加物としての無機リンをいかに避けるかが極めて重要になります。
このグラフが示すように、加工食品に含まれる無機リンは、天然の食品に含まれる有機リンに比べて圧倒的に吸収されやすいことがわかります。この吸収率の違いが強調されており、加工食品を避けることがリン管理の要とされています。
【注意リスト】腎臓に悪い食べ物|できるだけ避けたい食品
これまでは「選ぶべき食品」に焦点を当ててきましたが、ここでは逆に「避けるべき食品」を具体的にリストアップします。これらの食品を日々の食生活から減らすことが、腎臓を守る上で非常に効果的です。
特に注意!加工食品・インスタント食品
腎臓病の食事療法において、最大の敵とも言えるのが加工食品です。その理由は、これまで何度も触れてきた通り、豊富な「塩分」と、吸収率が極めて高い「無機リン(リン酸塩)」を大量に含んでいるためです。
原材料表示に「リン酸塩(Na)」や「pH調整剤」といった記載があるものは、無機リンが添加されているサインです。このリン酸塩の問題点が指摘されています。以下の食品は、日常生活で無意識に摂取しがちですが、極力避けるように心がけましょう。
- 加工肉:ハム、ソーセージ、ベーコン、サラミ
- 練り物:ちくわ、かまぼこ、さつま揚げ、はんぺん
- インスタント食品:カップ麺、袋麺、インスタントスープ
- レトルト食品・冷凍食品:カレー、パスタソース、冷凍ピザ、冷凍からあげなど(成分表示を必ず確認)
- スナック菓子:ポテトチップス、スナック菓子全般
- 清涼飲料水:コーラなどの一部の炭酸飲料にはリン酸が使われています。
これらの食品を避ける最善の策は、やはり手間を惜しまず、生の食材から調理することです。それが腎臓への負担を最も確実に減らす方法です。
外食・中食(惣菜)で気をつけるべきメニュー
社会生活を送る上で、外食や中食(コンビニ、スーパーの惣菜)を完全に避けるのは難しいでしょう。しかし、メニューの選び方や食べ方を工夫することで、ダメージを最小限に抑えることは可能です。
基本戦略は、「単品メニュー」を避け、「定食スタイル」を選ぶことです。丼物や麺類は、塩分やタンパク質の量を調整するのが非常に困難だからです。
メニュー別の注意点
- 麺類(ラーメン、うどん、そば):前述の通り、汁は塩分の塊です。絶対に飲まずに残してください。あんかけ焼きそばも「あん」を残すことで塩分をカットできます。
- 丼物(カツ丼、牛丼、天丼):ご飯にタレが染み込んでいるため、塩分調整が不可能です。また、具材のタンパク質量も多くなりがちです。できるだけ避けたいメニューの筆頭です。
- 定食:最も調整しやすい選択肢です。主菜(焼き魚、生姜焼きなど)を選び、以下の工夫をします。
- 付け合わせの漬物は食べない。
- 味噌汁は具だけを食べ、汁は半分以上残す。
- 醤油やソースは料理に直接かけず、小皿にとって「つけて」食べる。これにより使用量を大幅に減らせます。
- コンビニ・スーパーの惣菜:
- 栄養成分表示を必ずチェックする習慣をつけましょう。「食塩相当量」「たんぱく質」の数値を確認します。
- サラダは、カリウムの少ないレタス、キャベツ、きゅうり、玉ねぎが中心のものを選びます。ポテトサラダやかぼちゃサラダは避けましょう。
- お弁当は、品数が多く、主菜が1つで野菜の副菜が豊富なものを選ぶとバランスが取りやすいです。
食事悩み相談コーナー
腹膜透析(PD)を良好な状態で続けるために食事の管理は欠かせませんが、食事は日々の生活に大きく関わるため、悩みを抱える方も多いようです。今回は本誌2016年春号の読者アンケートに寄せられたご意見を元に、PD患者さんの食事についてアドバイスいただきました。
秋のお楽しみといえばハロウィン!「おうちで手軽に外食気分を楽しもう」をテーマにパーティ仕様のメニューを考えました。外食を楽しむ機会は減りましたが、盛り付けや食器を工夫して、家族でおうち時間を楽しみましょう。
【実践リスト】腎臓に良い食べ物|積極的に選びたい食品
4つの基本原則を理解した上で、次は「具体的に何を選べば良いのか」という実践的なリストを見ていきましょう。日々の買い物や料理で迷わないよう、食品カテゴリ別に推奨されるものと選び方のポイントを解説します。
主食(ご飯・パン・麺類)の選び方
基本方針:タンパク質制限がある場合、主食はタンパク質を抑えつつ、活動に必要なエネルギーをしっかり確保するための重要な源となります。
- 低たんぱく質ごはん(治療用特殊食品):タンパク質を大幅にカットした特殊なご飯です。これを利用することで、主食からのタンパク質摂取を抑え、その分、肉や魚などのおかず(主菜)を多く食べられるようになり、食事の満足度が大きく向上します。価格は普通のご飯より高めですが、食事療法を続ける上で非常に有効な選択肢です。専門のオンラインストアなどで購入できます。
- 春雨、くずきり、ビーフン、片栗粉:これらは芋や豆のでんぷんから作られており、タンパク質が少なくエネルギー補給に適した食材です。スープや炒め物、あんかけなどに活用しましょう。
- パン・麺類:パンや麺類は一般的にご飯よりもタンパク質や塩分が多い傾向にあります。選ぶ際は栄養成分表示を確認し、できるだけタンパク質や塩分が少ないものを選びましょう。低たんぱくパンや麺も市販されています。
調理の工夫:油を味方につける
タンパク質を制限すると、食事全体のエネルギーが不足しがちになります。エネルギー不足は、体内の筋肉(タンパク質)を分解してエネルギー源として使ってしまうため、かえって体に負担をかけます。そこで重要なのが油を上手に使ってエネルギーを補給することです。炒め物や揚げ物、ドレッシングやマヨネーズ和えなどを献立にうまく取り入れましょう。油は少量で高カロリーなため、エネルギーアップに有効であると述べられています。オリーブオイルや米油、キャノーラ油など、良質な植物油を選ぶとさらに良いでしょう。
主菜(肉・魚・卵・大豆製品)の選び方
基本方針:タンパク質源となる主菜は、「量」を管理しつつ、「質」の高いものを選ぶことが重要です。アミノ酸スコアの高い動物性タンパク質を中心に、決められた量の範囲内で摂取します。
| 食材カテゴリ | 推奨される食材例 | 選び方のポイント |
|---|
| 肉類 | 鶏むね肉(皮なし)、ささみ、豚バラ肉、牛バラ肉 | 赤身肉(もも肉、ヒレ肉)よりも、脂身の多いバラ肉などのほうが、同じ重量でもタンパク質が少なくエネルギーが高い傾向にあります。ただし、加工肉(ハム、ソーセージ、ベーコン)は塩分とリン酸塩が非常に多いため、厳禁です。 |
| 魚介類 | サバ、イワシ、サンマ、アジなどの青魚、タラ、カレイなどの白身魚 | 青魚に含まれるオメガ3脂肪酸(EPA・DHA)は、血液をサラサラにし、抗炎症作用が期待できます。干物は塩分が凝縮されているため避けましょう。生の魚を選び、薄味で調理します。 |
| 卵・大豆製品 | 卵、豆腐、油揚げ、厚揚げ | 卵はアミノ酸スコアが100の非常に良質なタンパク源です。豆腐は冷奴よりも、油で揚げた揚げ出し豆腐にするとエネルギーを補給できます。納豆や豆乳はカリウムやリンが多めなので、食べる量には注意が必要です。 |
副菜(野菜・いも類)の選び方と調理法
基本方針:カリウム制限が必要な場合は、含有量を意識し、調理法で減らす工夫をすることが絶対条件です。制限が不要な場合でも、この調理法は知っておくと役立ちます。
カリウム含有量による野菜の分類(目安)
| 分類 | 具体的な食材例 |
|---|
| 比較的少ない | きゅうり、キャベツ、レタス、玉ねぎ、大根、なす、ピーマン、もやし、白菜 |
| 比較的多い | ほうれん草、春菊、小松菜、ブロッコリー、かぼちゃ、たけのこ、枝豆、アボカド |
| 特に多い | いも類(じゃがいも、さつまいも、里芋)、パセリ、三つ葉 |
カリウムを減らす調理の黄金ルール
カリウムは水に溶けやすい性質を持っています。この性質を利用して、調理前に一手間加えるだけで含有量を大幅に減らすことができます。これはカリウム制限の基本テクニックです。
- 細かく切る:食材を細かく切ることで、水に触れる表面積が増え、カリウムが溶け出しやすくなります。
- 水にさらす or 茹でこぼす:切った野菜をたっぷりの水に30分〜1時間程度さらすか、たっぷりの熱湯で数分間茹でてそのお湯を捨てます(茹でこぼし)。この工程で、カリウムを20~50%程度減らすことができます。
- 調理する:下処理をした後の野菜を使って、炒め物や和え物、煮物などを作ります。煮物の場合は、煮汁にカリウムが溶け出ているため、汁は飲まないようにしましょう。
この「切って、茹でこぼす」は、ほうれん草やいも類などカリウムの多い野菜を食べる際の必須テクニックです。覚えておきましょう。
その他(果物・飲み物・お菓子)の選び方
- 果物:カリウム制限が必要な場合、果物の摂取には注意が必要です。特にバナナ、メロン、キウイ、柿、ドライフルーツはカリウムが多いため避けるべきです。比較的少ないりんご、なし、ぶどう、缶詰の果物(シロップは捨てる)などを、1日あたり80g程度(りんごなら1/4個)を目安に少量楽しみましょう。
- 飲み物:基本は水、麦茶、ほうじ茶です。牛乳・乳製品、野菜ジュース、果汁100%ジュース、玉露、スポーツドリンクはカリウムやリンが多いため、避けるか、飲む前に必ず医師や管理栄養士に確認してください。
- 間食(おやつ):間食は、不足しがちなエネルギーを補給する良い機会です。タンパク質や塩分、カリウム、リンが少ないものを選びましょう。具体的には、飴、ゼリー、シャーベット、グミ、または腎臓病患者向けに作られた低たんぱく・減塩のお菓子(せんべい、クッキーなど)がおすすめです。洋菓子(ケーキ、シュークリーム)や和菓子(あんこを使ったもの)は卵や牛乳、豆類が使われているため、タンパク質やリンが多い傾向にあり注意が必要です。
【1日の献立モデル】今日からできる腎臓配慮ごはん
これまでの理論を基に、具体的な1日の食事イメージを掴んでみましょう。ここでは、CKDステージG3aの方を想定し、「タンパク質50g、塩分6g未満」を目標とした献立例をご紹介します。
| | 朝食 | 昼食 | 夕食 | 間食 |
|---|
| メニュー例 | ・食パン(6枚切り1枚)
・マーガリン
・目玉焼き(卵1個)
・茹でこぼしキャベツのサラダ(減塩マヨネーズ) | ・低たんぱく質ごはん(180g)
・豚肉の生姜焼き(豚バラ肉60g、減塩醤油・おろし生姜使用)
・茹でこぼしほうれん草のおひたし(醤油は数滴)
・きゅうりの酢の物 | ・ごはん(180g)
・鮭の塩焼き(塩は振らずに焼き、食べる直前にレモン汁をかける)
・大根と厚揚げの煮物(だしを効かせ、減塩醤油で風味付け)
・豆腐とわかめの味噌汁(減塩味噌を使用、汁は半分残す) | ・果物(りんご1/4個)
・低たんぱくせんべい(2枚) |
| ポイント | - エネルギー確保:マーガリン、豚バラ肉、油揚げ、調理油などでエネルギーを補給しています。
- 減塩の工夫:減塩調味料の使用に加え、生姜やレモン汁といった香味・酸味を活用して風味を補っています。鮭に塩を振らないのがポイントです。
- タンパク質調整:昼食に低たんぱく質ごはんを使うことで、主菜の豚肉をしっかり食べられるように調整しています。
- カリウム対策:キャベツやほうれん草は「茹でこぼし」で下処理をしています。
- リン対策:加工食品を一切使わず、天然の食材から調理することで、無機リンの摂取を避けています。
|
これはあくまで一例です。管理栄養士が監修するレシピサイトなども参考にしながら、ご自身の生活スタイルに合わせてアレンジしてみてください。
腎臓病の食事療法に関するよくある質問(Q&A)
ここでは、患者さんやご家族からよく寄せられる質問にお答えします。
Q1. 水分はたくさん摂ったほうが良いですか?
A. 一概には言えません。CKDのステージや体の状態によって異なります。腎機能が比較的保たれている初期段階では、脱水を起こすと腎臓への血流が減って機能が悪化するため、適度な水分摂取(のどが渇く前にこまめに飲む)が推奨されます。しかし、腎機能が低下してむくみが出たり、尿量が減ってきたりした進行期では、水分制限が必要になる場合があります。自己判断で水分を過剰に摂ることは、心臓に負担をかける危険性もあります。必ず医師の指示に従ってください。また、塩分を控えることが、結果的に水分の過剰摂取を防ぐことにも繋がります。
Q2. 腎臓に良いサプリメントはありますか?
A. 結論から言うと、現時点で、腎機能を明確に改善させる効果が科学的に証明されたサプリメントは、ほぼありません。「腎臓に良い」とうたう商品もありますが、その効果は限定的か、あるいは根拠が乏しいものがほとんどです。むしろ、サプリメントに含まれる特定のミネラル(特にカリウムやリン)やハーブ成分が、腎機能が低下した方にとっては予期せぬ負担となる可能性があります。健康食品やサプリメントを利用する際は、必ず事前にかかりつけ医や薬剤師に相談し、安全性を確認してください。
Q3. 家族と同じ食事はもうできないのでしょうか?
A. いいえ、工夫次第で家族と一緒に食事を楽しむことは十分に可能です。食事療法は孤立感を深める原因にもなりかねないため、家族の協力と理解が不可欠です。例えば、以下のような工夫が考えられます。
- 後乗せ調味料:家族全員の分を薄味で調理し、食卓で患者さん以外の家族が醤油やソース、ドレッシングなどを各自で足す方法です。
- 共通の健康習慣:野菜のカリウムを減らすための「茹でこぼし」や、減塩調理は、家族全員の健康にとってもプラスになります。
- 取り分け:大皿料理から、患者さんの分を先に適量取り分ける方法も有効です。
- 治療用食品の活用:低たんぱく質ごはんや減塩調味料を上手に使うことで、調理の手間を減らしつつ、他の家族と近いメニューを楽しむことができます。
大切なのは、完璧を目指すのではなく、無理なく続けられる方法を家族で話し合って見つけることです。
Q4. 最近話題の「地中海食」は腎臓病にも良いですか?
A. 地中海食は、豊富な野菜や果物、全粒穀物、豆類、魚、そしてオリーブオイルを特徴とし、赤身肉や加工肉を控える食事スタイルです。心血管疾患の予防効果が高いことで知られています。学術論文のレビューでも、その抗炎症作用や血圧降下作用がCKD患者にも有益である可能性が示唆されています。しかし、注意点もあります。伝統的な地中海食は、野菜や果物、豆類が多いため、カリウムの摂取量が多くなりがちです。そのため、カリウム制限が必要な方がそのまま取り入れるのは危険です。地中海食の「良質な油(オリーブオイル)を使う」「魚を積極的に食べる」「加工肉を避ける」といった良い要素を、本記事で解説した腎臓病食事療法の4大原則(タンパク質・塩分・カリウム・リンの調整)と組み合わせ、「腎臓病用に調整した地中海食」として取り入れるのが賢明なアプローチと言えるでしょう。
正しい知識で、食事療法と上手に付き合おう
この記事では、腎臓病と診断された方やそのご家族が、食事とどう向き合っていくべきかについて、基本から実践までを網羅的に解説してきました。最後に、最も重要なポイントを改めて確認しましょう。
腎臓病食事療法の核心
- 腎臓病の食事療法は、残された腎機能の負担を減らし、病気の進行を遅らせ、合併症を防ぐために不可欠な治療法です。
- 基本は「タンパク質」「塩分」「カリウム」「リン」の4つの栄養素の管理です。ただし、必要な制限の内容や度合いは、病状やステージによって大きく異なるため、必ず医師や管理栄養士の指導を受けてください。
- 特に避けるべきは加工食品・インスタント食品です。これらは塩分と、体に吸収されやすい「無機リン」の温床です。自炊を基本とし、生の食材から調理することが最大の防御策となります。
- カリウム制限が必要な場合、野菜やいも類は「細かく切って、水にさらす・茹でこぼす」という下処理でカリウムを減らすことができます。
- タンパク質制限で不足しがちなエネルギーは、油を上手に使って補給しましょう。
食事制限と聞くと、「あれもダメ、これもダメ」と食べる楽しみが奪われるように感じ、気が滅入ってしまうかもしれません。しかし、正しい知識を持ち、調理法を少し工夫するだけで、美味しく、満足感のある豊かな食生活を送ることは十分に可能です。
最も大切なのは、自己判断で極端な食事制限に走らず、専門家と密に連携を取りながら、ご自身の状態に合った方法を見つけ、無理なく継続していくことです。食事療法は、腎臓を守るための「治療」であると同時に、これからの人生を健やかに過ごすための「投資」でもあります。この記事が、その前向きな第一歩を踏み出すための、信頼できる道しるべとなれば幸いです。