血液透析とは?血液透析の仕組みと役割
血液透析(HD)
私たちの体にある腎臓は、単に尿を作るだけの臓器ではありません。
血液をろ過して老廃物を取り除き、体内の水分量や電解質(ナトリウム、カリウムなど)のバランスを絶妙に調整し、血圧をコントロールし、さらには血液を作るホルモンを分泌するなど、生命維持に不可欠な多くの役割を担っています。
腎不全とは、この腎臓の機能が著しく低下し、自力では体内の環境を正常に保てなくなった状態を指します。
この失われた腎臓の機能を、人工的に代替するのが「腎代替療法」であり、その中でも最も代表的な治療法が「血液透析」なのです。
血液透析の仕組みと役割
血液透析は、体内の血液を一度、体の外に取り出し、「ダイアライザー」と呼ばれる特殊なフィルター(人工腎臓)を通してきれいにした後、再び体内に戻す治療法です。
このダイアライザーの中で、血液浄化の鍵となる2つの重要な原理が働いています。
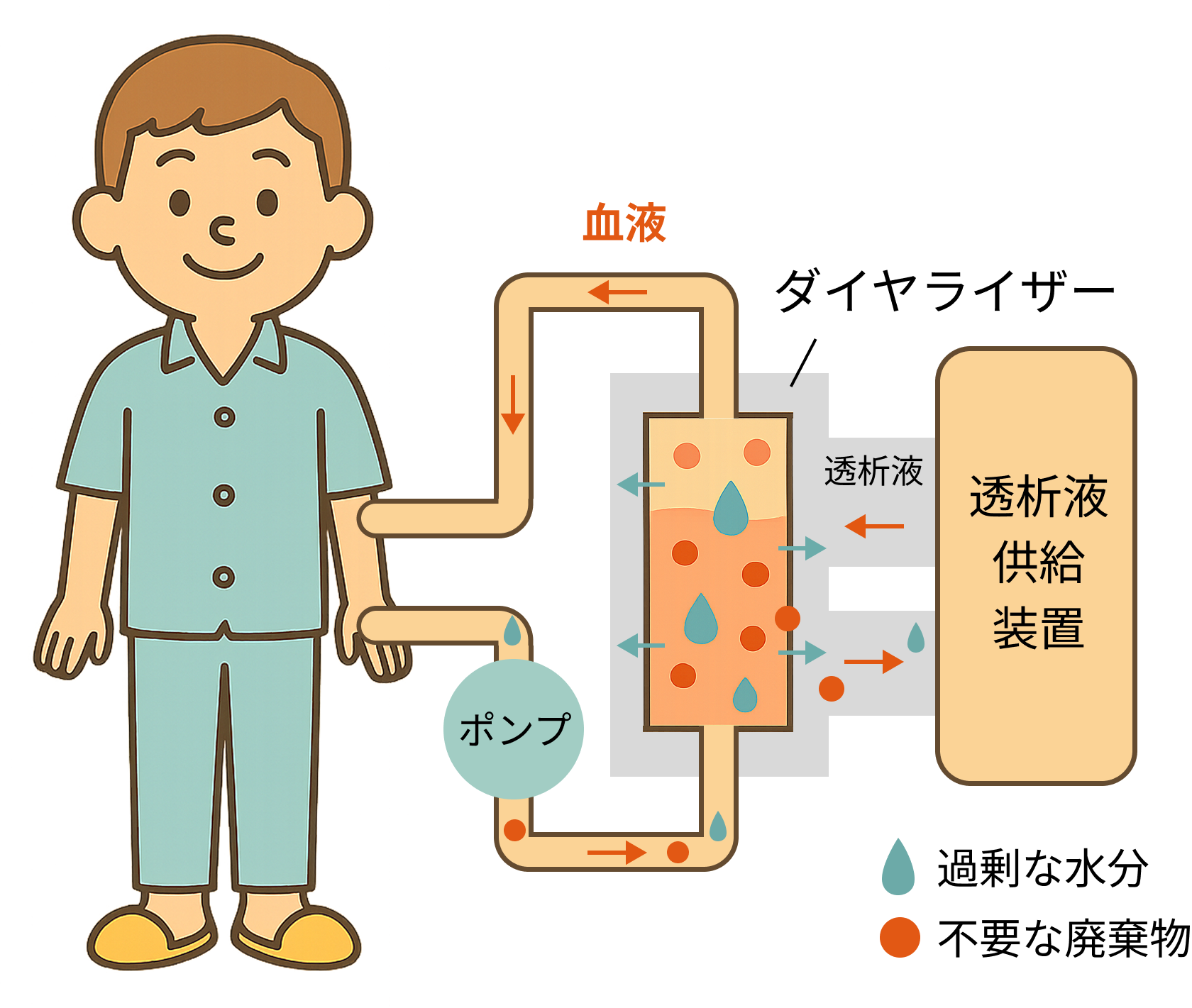
※血液を浄化する役割を担うダイアライザー(人工腎臓)
拡散(かくさん)
これは、濃度の違う液体が隣り合うと、濃い方から薄い方へ物質が移動する現象です。お茶のパックをお湯に入れると、パックの中からお茶の成分が溶け出してくる様子をイメージすると分かりやすいでしょう。
血液透析では、老廃物で濃くなった血液の隣に、きれいな透析液を流します。すると、血液中の尿毒素や余分なカリウムなどが、濃度の低い透析液側へと自然に移動していくのです。
限外ろ過(げんがいろか)
もう一つの重要な原理が「浸透」です。これは、半透膜を隔てて濃度の異なる2つの液体があるとき、水分が濃度の低い方(水分割合が多い方)から高い方(水分割合が少ない方)へ移動する現象で、この力を「浸透圧」と呼びます。身近な例では、野菜を塩もみすると水分が出てくるのがこの現象です。
腹膜透析では、この浸透圧を利用して体内に溜まった余分な水分を除去(除水)します。そのために、透析液には浸透圧を高める物質としてブドウ糖(グルコース)が加えられています。
尿毒素の除去
体内で作られた老廃物(尿素窒素、クレアチニンなど)を取り除き、尿毒症の症状を改善します。
余分な水分の除去
尿として排泄できずに体内に溜まった水分を取り除き、むくみ(浮腫)や心臓への負担を軽減します。
電解質の調整
高くなりすぎたカリウムやリンを正常範囲に戻し、不整脈や骨の病気のリスクを減らします。
血液の酸性・アルカリ性バランスの是正
腎不全によって酸性に傾きがちな血液(アシドーシス)を、正常な弱アルカリ性に補正します。
血液透析 導入にあたって必要なことは?
血液透析を始める前の準備として、血液を体外に取り出し、再び体内に戻すための出入り口(バスキュラーアクセス)を作成する必要があります。
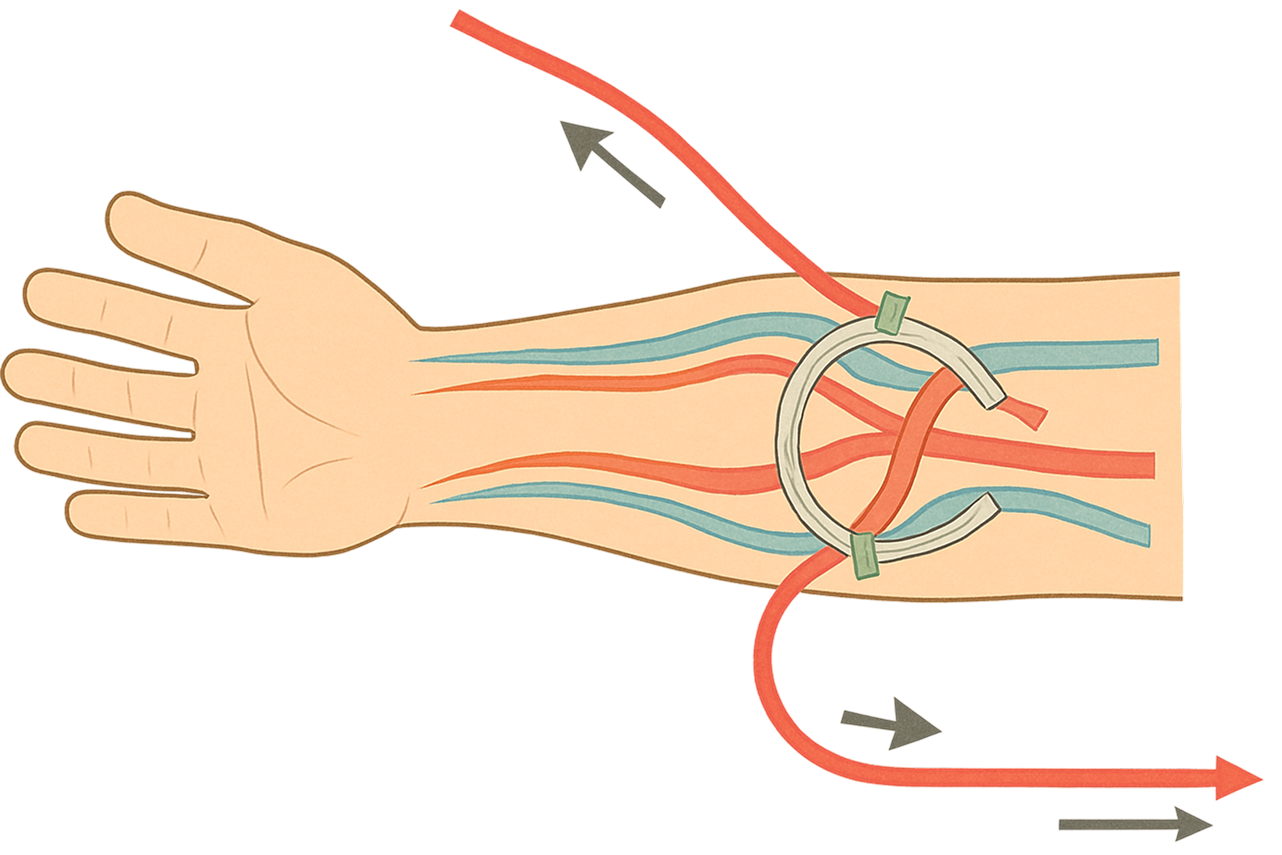
バスキュラーアクセスの種類と内シャント
バスキュラーアクセスには、内シャント、人工血管、上腕動脈表在化、動脈・静脈直接穿刺、一時的留置カテーテル、長期留置カテーテルといった複数の方法が存在します。中でも最も一般的な方法は「内シャント」であり、血液透析患者の約9割がこの方法を選択しているといわれています。
内シャントの作成方法と特徴
内シャントは、一般的に利き腕とは反対側の腕、特に前腕の手首に近い部位や親指の付け根に作成されます。この部位が選ばれる理由として、手術が比較的容易であること、トラブルが少ないこと、そして穿刺範囲が広く確保できることなどが挙げられます。
作成にあたっては、医師が患者の血管の状態を診察し、最適な位置を判断します。手術は局所麻酔下で行われ、動脈と静脈をつなぎ合わせて血液が流れやすい太い静脈を作ります。手術時間は約1時間から2時間程度です。
血液透析の治療にかかる費用

治療費の目安
血液透析(HD)は、週に3回程度、医療機関で実施される最も一般的な治療法です。
この治療にかかる費用は以下の通り高額になります。
| 期間 | 医療費総額(10割)の目安 |
|---|---|
| 1回あたり | 約3万円 |
| 1ヶ月あたり | 約36万円~40万円 |
| 1年間あたり | 約480万円 |
上記は透析治療そのものの費用で、合併症の治療や薬代は別途発生する場合があります。
公的な助成制度がない場合、健康保険の3割負担であっても、月々約12万円、年間約144万円が生涯にわたってかかる計算です。
導入時の初期費用
透析治療の開始前には、一時的にまとまった「初期費用」が発生します。
排液は重力を利用して行います。空の排液用バッグを、椅子に座った自身の体よりも低い位置(床など)に置くことで、透析液は自然に腹腔内から流れ出てきます。この排液にかかる時間は、通常10分から20分程度です。このとき、排出した液の色や濁りの有無、量を確認する習慣をつけることが、腹膜炎の早期発見や体調管理に繋がります。
シャント手術・カテーテル留置術
血液透析に必要な血管を作る手術で、医療機関や手術内容によって約5万円~10万円程度が目安です。これらの費用は、透析治療費の助成制度である「特定疾病療養受療制度」の対象外となることが多いですが、「高額療養費制度」を活用することで自己負担を抑えることが可能です。
導入入院
安全な治療開始や体調管理、自己管理方法を学ぶための入院で、通常1~2週間を要し、約20万円程度かかる場合があります。
シャント手術と導入入院を合わせると、初期費用として合計で15万円~30万円程度が必要となるケースも考えられます。
血液透析患者の負担を軽減する公的支援制度
血液透析治療は非常に高額ですが、日本ではさまざまな公的支援制度が整っており、適切に活用することで自己負担を大幅に減らすことができます。
以下の表に、主な制度の概要と自己負担額の目安、申請先をまとめました。
主な公的支援制度
| 制度名 | 概要 | 自己負担額の目安 | 申請先 |
|---|---|---|---|
| 特定疾病療養受療制度 | 健康保険の特例。高額な治療の自己負担額を抑える | 月額1万円(上位所得者2万円) | 健康保険組合、市区町村の保険窓口 |
| 身体障害者手帳 | 腎機能障害は原則1級。各種福祉サービスの基本 | なし | 市区町村の障害福祉窓口 |
| 自立支援医療(更生医療) | 身体障害者手帳保持者対象。医療費助成 | 所得に応じた上限あり | 市区町村の障害福祉窓口 |
| 重度心身障害者医療費助成制度 | 他の制度でカバーできない自己負担分を助成 | 自治体によっては0円も | 市区町村の医療助成窓口 |
| 障害年金 | 生活・仕事に制限がある場合に受給できる年金 | 条件により受給額が異なる | 年金事務所、市区町村の年金窓口 |
申請のポイントと流れ
透析導入が決まったら、「特定疾病療養受療証」と「身体障害者手帳」の申請を優先しましょう。
手帳交付後、「自立支援医療」や「重度心身障害者医療費助成制度」も申請できます。
障害年金の申請は、初診日や納付条件が関わるため、早めに年金事務所や専門家に相談を。
病院の医療ソーシャルワーカーや市区町村の窓口が申請をサポートしてくれます。
安心して治療に専念するために
これらの制度を活用することで、血液透析患者の経済的負担は大きく軽減されます。
不明点や不安があれば、遠慮なく医療機関や行政の担当窓口へ相談しましょう。
血液透析の合併症 リスクを理解し、正しく対処する
血液透析を受ける患者さんにとって、合併症のリスクを正しく理解し、適切に対処することが極めて重要です。
透析治療は失われた腎機能を代替するものの、その働きを完全に補えるわけではないため、様々な合併症が生じる可能性があります。
しかし、リスクを理解し適切な対策を講じることで、多くの合併症は予防したり、進行を遅らせたりすることが可能です。
透析中に注意すべき短期的合併症
これらは主に、1回4時間程度の透析治療という非日常的な身体の変化によって引き起こされます。
血圧低下
透析中に最も頻繁に見られ、短時間で体内の水分(除水)を取り除くことによる循環血液量の減少が主な原因です。あくび、冷や汗、吐き気、めまいといった症状が現れたら、速やかに医療スタッフに伝える必要があります。予防のためには、透析間の体重増加を適正に保つことが何よりも大切です。
不均衡症候群
特に透析導入期に見られやすく、透析によって血液中の老廃物は急激に除去される一方で、脳内の除去が遅れることで濃度差が生じ、脳がむくんで頭痛や吐き気、嘔吐などが起こります。
足のつり(筋痙攣)
急激な除水や電解質の変化によって、足や腹部の筋肉がけいれんを起こすことがあります。これも透析間の体重増加が多いと起こりやすくなります。
長期的な視点で管理すべき合併症
長期間にわたって透析を続ける中で、徐々に現れてくる可能性のある合併症です。
これらは生命予後やQOL(生活の質)に大きく影響するため、日々の自己管理による予防と、定期的な検査による早期発見が極めて重要になります。
心血管系合併症
透析患者さんの死因で最も多いのが心不全です。水分や塩分の過剰摂取は心臓に大きな負担をかけ続け、リンの管理が不十分だと血管が石灰化し動脈硬化を急速に進行させます。厳格な水分・塩分管理と、リンの管理が予防の鍵となります。
腎性貧血
腎臓が赤血球の産生を促すホルモン「エリスロポエチン」を分泌できなくなるため、貧血になります。だるさ、息切れ、動悸などの症状が現れます。
骨・ミネラル代謝異常
腎機能の低下により血液中にリンが溜まり(高リン血症)、骨がもろくなり骨折しやすくなったり、関節に激しい痛みが現れたりします。食事でのリン制限とリン吸着薬の服用が不可欠です。
透析アミロイドーシス
透析を10年以上続けているような長期透析患者さんに見られる特有の合併症です。透析では除去しきれない老廃物が骨や関節に沈着し、手のしびれや痛み(手根管症候群)などを引き起こします。
感染症
透析患者さんは一般的に免疫力が低下しているため、感染症にかかりやすく、重症化しやすい傾向があります。特に、透析のたびに針を刺すシャント部分からの細菌感染(シャント感染)は厳重な注意が必要です。
高カリウム血症
血液中のカリウム濃度が高くなりすぎると、致死的な不整脈を引き起こし、心停止に至ることもある非常に危険な状態です。果物、生野菜、芋類に多く含まれており、食事管理が最も重要です。
これらの合併症のリスクを理解し、適切な自己管理と医療スタッフとの連携を通じて、健康的な透析ライフを送ることが大切です。
血液透析患者|食事・仕事・QOL向上のヒント
血液透析は生涯にわたる治療であり、多くの不安を伴いますが、それは決して人生の終わりを意味するものではありません。治療と生活を両立させ、自分らしいQOL(生活の質)を維持するために、様々な工夫を取り入れることが重要です。
食事管理の極意:「制限」から「コントロール」へ
透析患者さんの食事療法は、単なる「我慢」ではなく、知識と技術に基づく「コントロール」です。
低栄養の防止
透析によりアミノ酸が失われるため、エネルギーとたんぱく質を十分に摂り、やせを防ぐことが最も重要です。
水分・塩分管理
心臓への負担軽減や透析中の血圧低下防止のため不可欠です。1日の水分摂取量や透析間の体重増加量を医師の指示に従い厳格に管理します。減塩には香辛料や香味野菜、酸味を上手に活用しましょう。
カリウム・リンの調整
カリウムは生野菜や果物、リンは加工食品の「無機リン」に注意が必要です。野菜は茹でこぼす、果物は缶詰を利用するなど、調理や食品選びの工夫で摂取量をコントロールできます。外食では、栄養バランスの良い定食を選ぶのがおすすめです。
仕事との両立:働き続けるための選択肢
透析導入後も、働き方や治療法を工夫することで仕事を続けることは可能です。
治療時間の調整
日中の勤務への影響を最小限にするため、夜間透析やオーバーナイト透析を実施している施設を検討できます。
柔軟な治療法
自宅や職場で透析液を交換する腹膜透析は、通院回数が少なく時間的自由度が高いため、仕事との両立がしやすい選択肢です。
職場への配慮
勤務先には、シャントのある腕での作業制限や、通院のための時間調整(フレックスタイム、時短勤務など)など、病状に応じた配慮を求めることが大切です。
障害者雇用枠
身体障害者手帳(腎臓機能障害1級に該当)を取得することで、障害者雇用枠での就職・転職も可能となり、病気への理解がある環境で働きやすくなります。
旅行・運動・趣味:人生を楽しむことを諦めない
透析治療が始まっても、人生の楽しみを諦める必要はありません。
旅行
「臨時透析(旅行透析)」の仕組みを利用すれば、国内外への旅行が可能です。現在の施設スタッフに相談し、旅行先の施設を事前に予約することで実現できます。
運動
筋肉量維持や心肺機能向上、ストレス解消のため、適度な運動は推奨されます。ウォーキングやストレッチなど無理のない範囲で始めましょう。ただし、シャントを傷つけたり過度な負担がかかる激しい運動は避けてください。
趣味
趣味に没頭する時間は、病気への不安を和らげ、精神的な支えとなります。「できないこと」ではなく「できること」に目を向け、人生を楽しむ意欲を持ち続けることが何よりも大切です。
血液透析関連記事

血液透析 時間 | 血液透析の時間、週3回・4時間が基本の理由は?
「なぜ、透析はこんなに時間がかかるのだろう?」「週に3回、4時間も通院するのは大変だ…」。血液透析を受けているご本人や、そのご家族がこのような疑問や負担を感じるのは、ごく自然なことです。血液透析は、失われた腎臓の機能を代替する命綱であると同時に、生活に大きな制約をもたらす治療でもあります。特に「時間」というテーマは、仕事、家庭生活、そして心身のコンディションに直結する、切実な問題です。

なぜ血液透析が必要になるのか?原因と開始の基準
血液透析は、腎機能がある一定のレベル以下に低下し、薬物療法や食事療法だけでは生命の維持が困難になった場合に選択される治療法です。 どのような状態になると透析が必要になるのか、その医学的な背景と客観的な基準を知ることは、ご自身の状況を正しく理解し、医師からの説明を受け入れるための重要な土台となります。
【合併症について】血液透析
血液透析は、腎機能低下に対する生命維持治療として欠かせない一方、長期治療に伴い多彩な合併症のリスクをはらんでいます。 本記事は、不均衡症候群や高血圧、低血圧、貧血、感染症など、血液透析治療中に起こり得る各種合併症について、原因や症状、具体的な予防・対策方法を体系的に解説します。 医療現場での実践例を踏まえ、早期発見と適切な管理の重要性を深掘りし、安全な治療環境の実現に向けた情報を提供する内容です。
血液透析患者 食事・仕事

透析患者が食べてはいけないもの一覧表 | 食事管理のポイント・食事療法について具体的に解説
透析治療を受けている方々にとって、日々の食事は治療の一環として非常に重要な意味を持ちます。 腎臓の機能が低下し、体内の老廃物や余分な水分を十分に排出できなくなる透析患者さんにとって、食事内容の管理は体調維持や合併症予防に直結するからです。 しかし、「透析 食べてはいけないもの 一覧表」というキーワードで検索されているように、具体的にどのような食品を避け、どのような食事を心がけるべきか、多くの患者さんやそのご家族が悩みを抱えていらっしゃいます。

腎臓病 ミネラル | 透析患者の食事管理・食事療法腎臓病
なぜ飲み物のミネラルが重要なの? 腎臓は体内の余分なミネラル(カリウムやリン)を尿として排出する重要な臓器です。腎臓の働きが弱くなると、これらのミネラルが体内に蓄積し、心臓や骨に悪影響を与える可能性があります。

腎臓に良い食べ物・悪い食べ物|食事療法の基本と実践レシピ
「健康診断の結果、腎機能の低下を指摘された」「家族の腎臓のことが心配で、食事で何かできることはないだろうか」「腎臓に良い食事と言われても、具体的に何から手をつけて良いかわからない」——。このような不安や疑問を抱えている方は、決して少なくありません。

【透析患者の日常生活について】血液透析
血液透析を受ける人の日常生活では、食事や運動、睡眠、シャントの保護など、気をつけるポイントが多岐にわたるといえます。 本記事は、透析にまつわる負担を軽減し、快適な生活を続けるための具体的な工夫や注意点を幅広く紹介します。
血液透析患者の負担を軽減する公的支援制度

人工透析の費用は?公的制度で自己負担を1万円に抑える方法
「これから人工透析を始めるけれど、費用は一体いくらかかるのだろうか」「生涯にわたる治療費を、本当に払い続けられるだろうか」——。医師から透析治療の必要性を告げられたとき、多くの患者様やそのご家族が、治療そのものへの不安と同時に、重くのしかかる経済的な心配を抱えることになります。 インターネットで検索すると「透析費用は月額40万円」「年間500万円以上」といった数字が目に入り、その金額の大きさに愕然としてしまうかもしれません。しかし、結論から言えば、適切な手続きを踏むことで、その負担を劇的に軽減することが可能です。

【社会保障と福祉制度ガイド】腎臓病で利用できる社会保障と福祉制度
本記事では、腎臓病で治療や生活に影響が出ている方が利用できる各種社会保障や福祉制度について、わかりやすく解説します。 医療費助成、身体障害者認定、介護保険、障害年金、就労支援など、制度ごとに申請方法や具体的な支援内容、注意点を整理し、表や具体例を交えて説明していきます。 情報の深堀を行い、かゆいところにも手が届く内容を目指しているので、今後の生活設計の参考にしてみてくださいね。
本サイトは透析治療に関する情報提供を目的として運営されています。 掲載されている情報の内容を完全に保証するものではありません。
透析治療は患者様一人ひとりの病状や体調により適切な治療法が異なります。本サイトの情報は一般的な参考情報として提供するものであり、個別の治療方針や医学的判断の代替となるものではありません。
透析に関するご不明な点や体調の変化、治療内容については、必ずかかりつけの医師や透析施設の医療スタッフにご相談ください。
本サイトは特定の透析施設や治療機器、医療機関を推奨するものではありません。施設選択や治療方針の決定については、医師との十分な相談のもと患者様ご自身でご判断ください。
透析治療中の食事療法、運動療法、薬物療法に関する情報についても、患者様の病状に応じて制限や注意事項が異なる場合があります。実践される際は事前に医療スタッフにご確認ください。
本サイトの情報は予告なく変更または削除される場合があります。また、システムメンテナンスやその他の事情により、一時的にサイトをご利用いただけない場合がございますので、あらかじめご了承ください。
この記事は、一般的な情報提供を目的としており、個別の病状や治療法に関する医学的なアドバイスを提供するものではありません。透析治療に関する具体的なご相談は、必ず医療機関を受診し、医師の診断と指導に従ってください。本記事の情報に基づいて生じたいかなる損害についても、一切の責任を負いかねますので、あらかじめご了承ください。
