透析とは?腎臓の働きと透析について考える
透析治療は、腎臓の機能が低下した際に、その働きを人工的に補う重要な治療法です。この治療は、患者さんご自身の生命を維持し、より良い生活を送るために不可欠なものとなります。
しかし、「透析」という言葉を聞くと、不安や疑問を抱かれる方も少なくないでしょう。特に、これから透析治療を始める方、あるいはすでに治療を受けているものの、日々の生活や将来について悩みを抱えている方、そしてそのご家族の方々にとって、透析に関する正確で分かりやすい情報は非常に重要です。
本ページではプロモーションが含まれます
当サイトでは商品やサービス(以下、商品等)の掲載にあたり、 ページタイトルに規定された条件に合致することを前提として、当社編集部の責任において商品等を選定しおすすめアイテムとして紹介しています。同一ページ内に掲載される各商品等は、費用や内容量、使いやすさ等、異なる観点から評価しており、ページタイトル上で「ランキング」であることを明示している場合を除き、掲載の順番は各商品間のランク付けや優劣評価を表現するものではありません。 なお当サイトではユーザーのみなさまに無料コンテンツを提供する目的で、Amazonアソシエイト他、複数のアフィリエイト・プログラムに参加し、商品等の紹介を通じた手数料の支払いを受けています。掲載の順番には商品等の提供会社やECサイトにより支払われる報酬も考慮されています。...
腎臓の役割と透析療法について
腎臓というと「尿を作る臓器」として知られていますが、実はそれだけではありません。私たちの体を健康に保つため、以下のような重要な働きをしています。
- 老廃物の除去(尿の生成)
- 体内の水分バランスの調整
- 電解質(ナトリウム、カリウム、リンなど)のバランス維持 ・血圧の調節
- 骨を強くするビタミンDの活性化 ・赤血球の産生をサポート
これらの機能により、腎臓は生命維持に欠かせない臓器といえます。
腎機能が低下すると現れる症状
腎臓の働きが悪化すると、体にさまざまな変化が現れます。
初期症状として、むくみ、血圧上昇、貧血、夜間の頻尿などが見られます。さらに進行すると、心機能の低下や、意識障害・呼吸困難などの尿毒症症状が現れ、治療せずに放置すれば生命に関わる状態となります。
透析導入のタイミングと腎臓の働きの判断基準
腎臓の機能が著しく低下し、薬物療法や食事療法だけでは体内の環境を維持できなくなった場合、透析治療の導入が検討されます。一般的に、腎臓の機能を示す指標であるGFR(糸球体ろ過量)が15ml/分/1.73m²以下になった場合や、尿毒症の症状が顕著になった場合などが透析導入の目安となります。ただし、透析導入のタイミングは、患者さんの全身状態、症状、合併症の有無などを総合的に判断して決定されます。
透析導入の決定は、患者さんご自身とご家族にとって大きな決断となります。医師や医療スタッフは、透析治療の必要性、種類、メリット・デメリット、そして治療後の生活について詳しく説明し、患者さんとご家族が納得して治療を選択できるようサポートします。疑問や不安な点があれば、遠慮なく質問し、十分に話し合うことが大切です。また、セカンドオピニオンを求めることも、納得のいく意思決定をする上で有効な手段となります。
腎臓の働きの判断基準 eGFR値と腎機能
CKDの重症度は、主にeGFRの値に基づいてステージ分類(G1~G5)されます。ステージが上がるほど、腎機能が低下していることを意味します。
〔参考文献〕
日本腎臓学会編「CKD診療ガイド2012」、東京医学社
http://www.jsn.or.jp/guideline/ckd2012.php
関連記事:
関連記事
透析治療の種類とそれぞれの特徴
透析治療には大きく分けて「血液透析」と「腹膜透析」の2種類があります。それぞれの治療法には特徴があり、患者さんのライフスタイルや体の状態に合わせて選択されます。
血液透析(HD):最も一般的な治療法
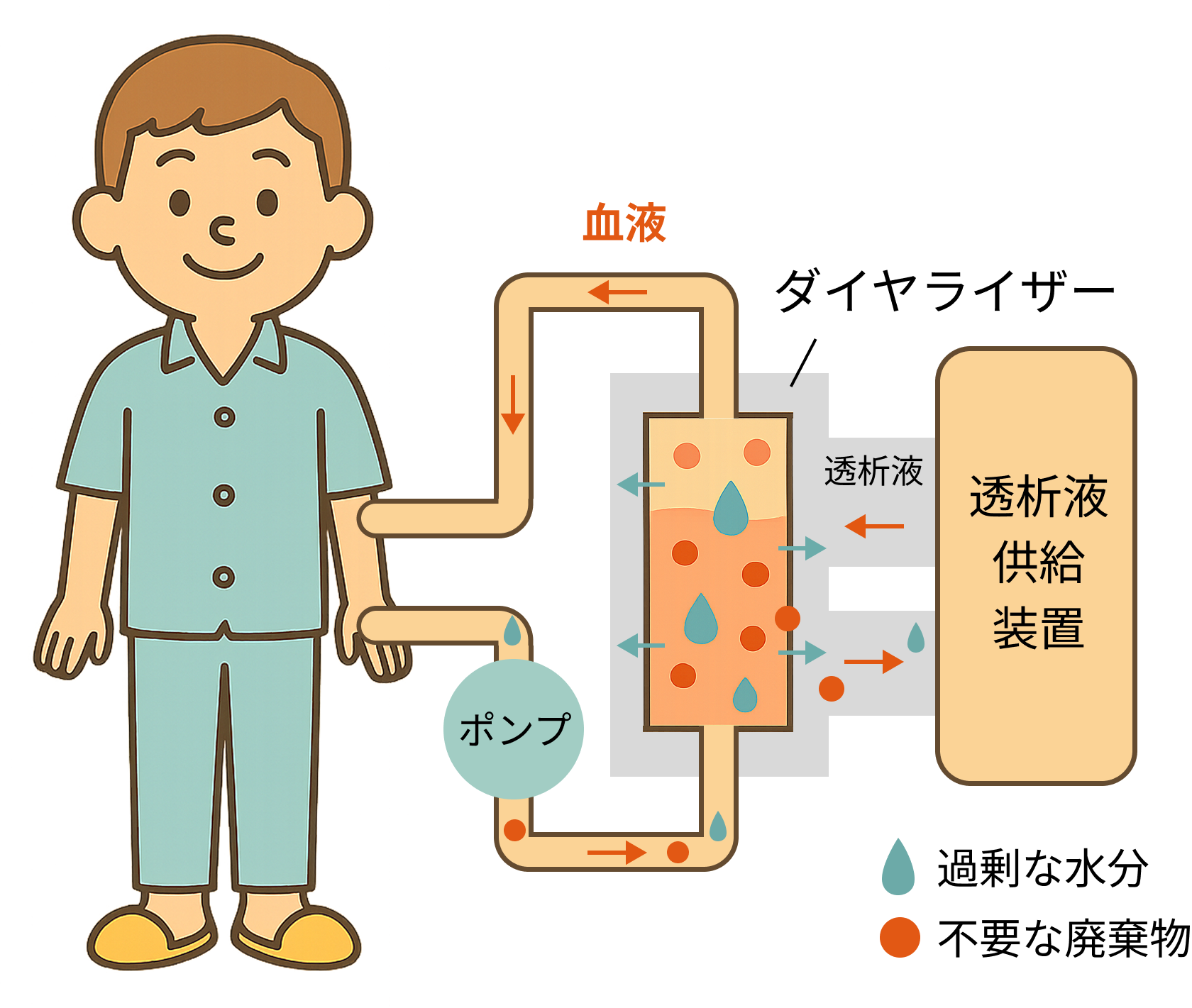
血液透析は、体外に血液を取り出し、ダイアライザーと呼ばれる特殊なフィルターを通して老廃物や余分な水分を除去し、きれいになった血液を体内に戻す治療法です。日本では最も普及している透析治療であり、多くの患者さんがこの方法を選択しています。
血液透析の仕組みと治療の流れ
血液透析を行うためには、まず血液を体外に取り出すための「シャント」と呼ばれる血管の準備が必要です。シャントは、通常、腕の動脈と静脈を手術でつなぎ合わせることで作られます。これにより、透析に必要な十分な量の血液をスムーズに体外へ取り出すことができるようになります。
治療は、週に2~3回、1回あたり4~5時間程度かけて行われるのが一般的です。透析施設に通院し、シャントに針を刺して血液をダイアライザーに送り込みます。ダイアライザーの中では、血液と透析液が半透膜を隔てて流れており、この膜を通して老廃物や余分な水分が血液から透析液へと移動します。同時に、体に必要な電解質などは透析液から血液へと補充されます。治療中は、血圧や体調の変化に注意しながら、医療スタッフが常に患者さんの状態を管理します。
血液透析のメリット・デメリット
血液透析のメリット
•医療機関で専門スタッフの管理のもと治療が行われるため、緊急時の対応が迅速です。
•自宅での特別な準備や管理が不要です。
•治療中に医療スタッフや他の患者さんと交流する機会があります。
血液透析のデメリット
•週に複数回、透析施設に通院する必要があり、時間的な拘束があります。
•シャントの管理が必要であり、シャントトラブルのリスクがあります。
•治療中に血圧変動や倦怠感などの症状が現れることがあります。
•食事や飲水に厳しい制限があります。
在宅血液透析という選択肢
一部の患者さんには、自宅に透析装置を設置して行う「在宅血液透析」という選択肢もあります。これは、医療機関への通院負担を軽減し、より柔軟なスケジュールで透析を行いたいと考える患者さんにとって有効な方法です。在宅血液透析を行うためには、患者さんご自身やご家族が透析操作のトレーニングを受ける必要があり、自宅の環境整備も求められます。しかし、自分のペースで透析ができるため、生活の質(QOL)の向上が期待できます。
シャント(バスキュラーアクセス)とは?
血液透析をするには、体の中の血液をいったん外に出して、キレイにしてからまた戻すという流れが必要です。
このとき、たくさんの血液を速いスピードで出し入れできる「特別な血管の出口」が必要になります。
その血管の出入り口が「シャント」=バスキュラーアクセスです
たとえば、ふつうの血管は細い道路のようなもの。
でも透析には、たくさんの車(血液)が通れる高速道路のような血管が必要です。
そのために、手術をして腕の血管に新しい「通り道」=シャントを作ります。
血液透析の関連記事
血液透析 時間 | 血液透析の時間、週3回・4時間が基本の理由は?
人工透析 費用 | 人工透析の費用は?公的制度で自己負担を1万円に抑える方法
腹膜透析(PD):自宅でできる透析治療
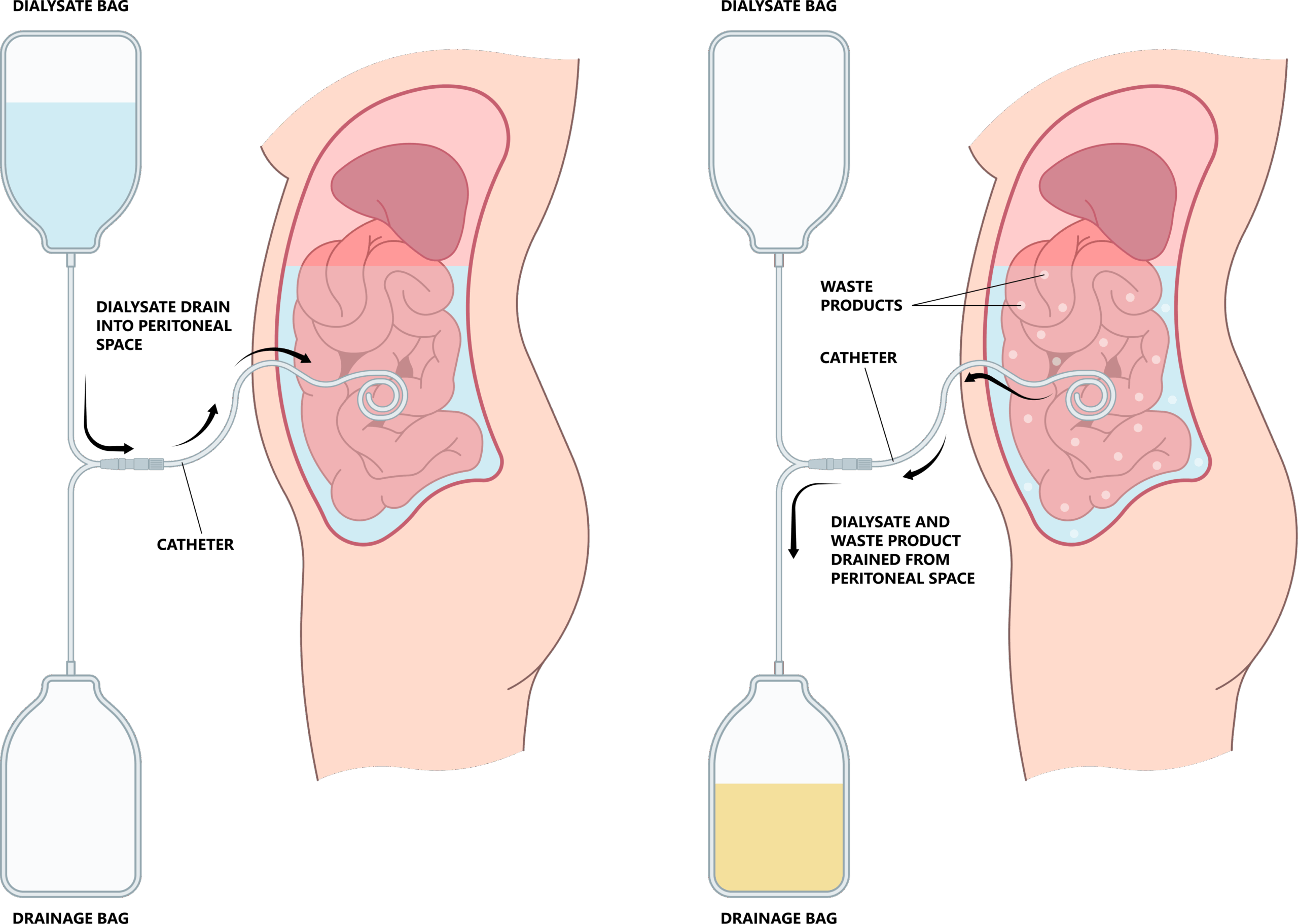
腹膜透析は、患者さんご自身の腹膜を透析膜として利用する治療法です。お腹の中に透析液を注入し、一定時間貯留することで、腹膜を通して血液中の老廃物や余分な水分を透析液に移動させます。その後、老廃物を含んだ透析液を体外に排出します。この治療は、基本的に自宅で行うことができます。
腹膜透析の仕組みと治療の流れ
腹膜透析を始めるには、まずお腹に「カテーテル」と呼ばれる細いチューブを埋め込む手術が必要です。このカテーテルを通して、透析液の出し入れを行います。
腹膜透析には、主に以下の2つの方法があります。
•CAPD(持続携行式腹膜透析): 患者さんご自身が、1日に3~4回、透析液の入ったバッグを交換する方法です。透析液を注入し、数時間貯留した後、新しい透析液と交換します。この作業は、自宅や職場など、清潔な環境であればどこでも行うことができます。
•APD(自動腹膜透析): 夜間、就寝中に「サイクラー」と呼ばれる機械を使って自動的に透析液の交換を行う方法です。日中は透析を行う必要がないため、仕事や学業、外出などの活動を比較的自由に行うことができます。
いずれの方法も、月に1~2回程度、透析施設に通院して定期的な診察や検査を受けます。
腹膜透析のメリット・デメリット
腹膜透析のメリット
•自宅で治療ができるため、通院の負担が少ないです。
•治療スケジュールを比較的自由に設定できます。
•残存腎機能を長く維持できる可能性があります。
•食事や飲水制限が血液透析に比べて緩やかです。
•社会生活(仕事、学業など)との両立がしやすいです。
腹膜透析のデメリット
•毎日、患者さんご自身またはご家族が透析操作を行う必要があります。
•腹膜炎などの感染症リスクがあります。
•カテーテルの管理が必要です。
•腹部にカテーテルが留置されるため、入浴や水泳などに制限がある場合があります。
•長期的に行うと、腹膜の機能が低下する可能性があります(被嚢性腹膜硬化症のリスク)。
血液透析と腹膜透析の比較
血液透析と腹膜透析は、それぞれ異なる特徴とメリット・デメリットを持っています。
どちらの治療法が最適かは、患者さんの年齢、身体の状態、生活習慣、仕事の状況、そしてご家族のサポート体制など、様々な要因を考慮して決定されます。
以下に、両者の主な違いをまとめました。
| 項目 | 血液透析(HD) | 腹膜透析(PD) |
|---|---|---|
| 治療場所 | 病院や透析クリニック | 自宅、職場など |
| 治療頻度 | 週2〜3回 | 毎日(CAPDは1日3〜4回、APDは夜間1回) |
| 1回あたりの治療時間 | 4〜5時間 | CAPDは液交換に30分程度、APDは就寝中 |
| 通院頻度 | 週2〜3回 | 月1〜2回 |
| 体への負担 | 比較的大きい(急激な変化) | 比較的少ない(緩やかな変化) |
| 自己管理 | 少ない | 多い(液交換、カテーテル管理) |
| 食事・水分制限 | 比較的厳しい | 比較的緩やか |
| シャント/カテーテル | 内シャントなど(腕) | 腹膜透析カテーテル(腹部) |
| 主な合併症 | 低血圧、不均衡症候群、心血管系合併症、シャントトラブルなど | 腹膜炎、カテーテル関連感染症、被嚢性腹膜硬化症など |
| ライフスタイルへの影響 | 時間的制約が大きい | 比較的柔軟に対応可能 |
| 旅行 | 事前手配が必要 | 透析液の配送手配で可能 |
| 仕事 | 調整が必要な場合が多い | 比較的継続しやすい |
この比較表は、あくまで一般的な傾向を示すものです。個々の患者さんの状態や生活環境によって、適した治療法は異なります。
医師や医療スタッフと十分に相談し、ご自身にとって最適な治療法を選択することが大切です。
関連記事:
よくある質問 (FAQ)
透析に関するQ&A
Q: 透析を始めると寿命はどのくらい延びますか?
A: 個人差はありますが、透析療法によって末期腎不全の状態でも長期生存が可能になります。年齢や合併症の有無によって異なりますが、透析導入後に10年以上生活される方も多く、中には30年以上透析を続けているケースもあります。ただし、心臓病など他の要因が寿命に影響するため、定期的な検査と予防が重要です。
Q: 透析中の痛みや苦痛はありますか?
A: 血液透析では針を刺す際にチクッとした痛みがありますが、透析中に強い痛みを感じることは通常ありません。ただし、後半に血圧低下や筋肉けいれんでだるさやこむら返りを生じる場合があります。腹膜透析は基本的に痛みを伴いませんが、腹膜炎を起こすと腹痛や発熱が生じます。いずれの方法でも、快適に治療を受けられるよう痛みや不調があれば医療者が対処します。
Q: 透析を受けていても旅行や仕事は続けられますか?
A: はい、透析患者でも工夫すれば旅行や仕事を続けることができます。血液透析の方は旅行先で透析を受けられるよう臨時透析の手配が可能です。腹膜透析の方も、透析液を事前に送るなどして旅行を実現できます。仕事も、透析日に勤務時間を調整する・在宅勤務を活用するなどして継続している方が多くいます。透析を理由に生活や社会参加を諦める必要はありません。
Q: 腎臓移植と透析はどちらが良いのでしょうか?
A: 腎移植は提供者(ドナー)から腎臓を移植する治療で、成功すれば透析が不要になります。しかし、ドナー待機期間や手術のリスク、拒絶反応に対する一生の薬物治療など考慮すべき点があります。透析は根本的治療ではありませんが、すぐに開始でき確立された療法です。一般的に若く合併症が少ない患者は腎移植を検討する価値がありますが、ドナーが見つかるまでは透析が生命維持に不可欠です。どちらが適しているかは患者の年齢や健康状態によって異なるため、主治医とよく相談して決める必要があります。
この記事は、一般的な情報提供を目的としており、個別の病状や治療法に関する医学的なアドバイスを提供するものではありません。透析治療に関する具体的なご相談は、必ず医療機関を受診し、医師の診断と指導に従ってください。本記事の情報に基づいて生じたいかなる損害についても、一切の責任を負いかねますので、あらかじめご了承ください。
透析についての関連記事

透析とは? 腎臓の働き 透析について考える
透析治療は、腎臓の機能が低下した際に、その働きを人工的に補う重要な治療法です。この治療は、患者さんご自身の生命を維持し、より良い生活を送るために不可欠なものとなります。 しかし、「透析」という言葉を聞くと、不安や疑問を抱かれる方も少なくないでしょう。特に、これから透析治療を始める方、あるいはすでに治療を受けているものの、日々の生活や将来について悩みを抱えている方、そしてそのご家族の方々にとって、透析に関する正確で分かりやすい情報は非常に重要です。

腹膜透析とは? | 腹膜透析について
腎臓は、体内の老廃物や余分な水分をろ過し、尿として排出する重要な臓器です。腎機能が著しく低下する末期腎不全では、腎臓の機能を代替する治療が必要となり、その一つが「透析療法」です。 透析療法には「血液透析」と「腹膜透析」があります。腹膜透析は、自宅で治療が可能で生活の自由度が高い選択肢として注目されています。患者さん自身の体の一部を利用して血液を浄化する治療法であり、多くのメリットがある一方で、注意すべき点も存在します。

腹膜透析のメリット・デメリットを徹底解説|後悔しない治療選択
腎臓の機能が低下し、自身の腎臓だけでは生命を維持できなくなったとき、腎代替療法が必要となります。その選択肢の一つである「腹膜透析(Peritoneal Dialysis: PD)」は、在宅で行えるという大きな特徴から、患者さんの生活の質(QOL)を維持する上で有力な治療法とされています。しかし、その一方で「デメリット」や「リスク」に対する不安から、選択をためらう方も少なくありません。

腹膜透析 CAPDとAPD | 腹膜透析の種類
腎臓の機能が著しく低下した末期腎不全になると、自身の腎臓の代わりに体内の老廃物や余分な水分を取り除くための治療が必要になります。この治療法を「腎代替療法」と呼び、主に「血液透析」「腹膜透析」「腎移植」の3つの選択肢があります。どの治療法を選ぶかは、その後の生活の質(QOL)を大きく左右する重要な決断です。
血液透析とは?透析療法について
血液透析を受ける人の日常生活では、食事や運動、睡眠、シャントの保護など、気をつけるポイントが多岐にわたるといえます。

血液透析 時間 | 血液透析の時間、週3回・4時間が基本の理由は?
「なぜ、透析はこんなに時間がかかるのだろう?」「週に3回、4時間も通院するのは大変だ…」。血液透析を受けているご本人や、そのご家族がこのような疑問や負担を感じるのは、ごく自然なことです。血液透析は、失われた腎臓の機能を代替する命綱であると同時に、生活に大きな制約をもたらす治療でもあります。特に「時間」というテーマは、仕事、家庭生活、そして心身のコンディションに直結する、切実な問題です。

人工透析の費用は?公的制度で自己負担を1万円に抑える方法
「これから人工透析を始めるけれど、費用は一体いくらかかるのだろうか」「生涯にわたる治療費を、本当に払い続けられるだろうか」——。医師から透析治療の必要性を告げられたとき、多くの患者様やそのご家族が、治療そのものへの不安と同時に、重くのしかかる経済的な心配を抱えることになります。
本サイトは透析治療に関する情報提供を目的として運営されています。 掲載されている情報の内容を完全に保証するものではありません。
透析治療は患者様一人ひとりの病状や体調により適切な治療法が異なります。本サイトの情報は一般的な参考情報として提供するものであり、個別の治療方針や医学的判断の代替となるものではありません。
透析に関するご不明な点や体調の変化、治療内容については、必ずかかりつけの医師や透析施設の医療スタッフにご相談ください。
本サイトは特定の透析施設や治療機器、医療機関を推奨するものではありません。施設選択や治療方針の決定については、医師との十分な相談のもと患者様ご自身でご判断ください。
透析治療中の食事療法、運動療法、薬物療法に関する情報についても、患者様の病状に応じて制限や注意事項が異なる場合があります。実践される際は事前に医療スタッフにご確認ください。
本サイトの情報は予告なく変更または削除される場合があります。また、システムメンテナンスやその他の事情により、一時的にサイトをご利用いただけない場合がございますので、あらかじめご了承ください。
この記事は、一般的な情報提供を目的としており、個別の病状や治療法に関する医学的なアドバイスを提供するものではありません。透析治療に関する具体的なご相談は、必ず医療機関を受診し、医師の診断と指導に従ってください。本記事の情報に基づいて生じたいかなる損害についても、一切の責任を負いかねますので、あらかじめご了承ください。





